Embora a interação pessoa a pessoa e a higiene pessoal sejam as mais influentes na redução de um surto de vírus, o ambiente construído pode fornecer suporte substancial no controle de infecções
18 de junho de 2020
Vincent A. Sakraida, PE, LEED AP
O mundo está apenas começando a se recuperar da pandemia do COVID-19. Além do custo humano de mais de 8 milhões de pessoas infectadas com mais de 437.000 mortes, os danos à economia mundial levarão anos para se recuperar. A pandemia de COVID-19 é a mais grave desde a gripe espanhola de 1918, que matou 50 milhões de vidas. No entanto, o mundo sofreu uma série de pandemias devastadoras entre 1918 e agora.
Além disso, a influenza sazonal causou aproximadamente 303.000 mortes nos EUA nos últimos oito anos.
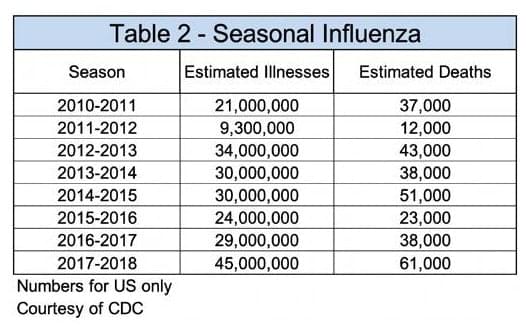

É tempo de o ambiente construído contribuir para mitigar a propagação de corona vírus e influenza?
Sim.
Fundamentos de vírus e pandemia
Para ter vitória total sobre um inimigo, é preciso entender e respeitar completamente o inimigo. Então, o que é um vírus e quantos vírus existem? Estima-se que existam entre 320.000 e 1 milhão de vírus diferentes no mundo. Desses, existem 219 vírus conhecidos que podem infectar e causar doenças em humanos.
Um vírus é um pequeno agente infeccioso que contém material genético de RNA ou DNA e possui uma camada externa de proteína. Um vírus se replica apenas dentro da célula viva do hospedeiro. Uma vez dentro de uma célula viva, o vírus direciona a célula viva para produzir mais vírus. Os vírus podem infectar seres humanos, animais, plantas e microrganismos.
O COVID-19 possui material genético de RNA e faz parte da família dos corona vírus, que causa infecções respiratórias. Outros corona vírus incluem síndrome respiratória aguda grave (SARS) e síndrome respiratória do Oriente Médio (MERS). Rinovírus, adenovírus, enterovírus, metapneumovírus humano, parainfluenza e vírus sincicial respiratório são outros vírus que causam infecções respiratórias.
Os corona vírus, que são assim chamados devido às projeções pontiagudas ou “coroas” de sua concha de proteína, são problemáticos devido à facilidade com que se espalham de pessoa para pessoa.
Como os seres humanos são infectados por vírus? A maioria dos vírus não infecta ou causa doenças em humanos. A pirâmide de patógenos ilustra a interação dos vírus com os seres humanos.
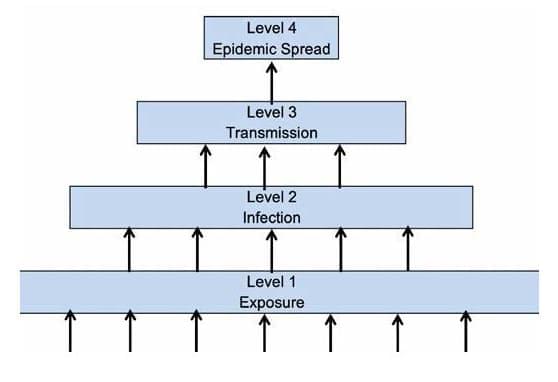

Pirâmide de patógeno, cortesia do CDC.
- O nível 1 representa seres humanos expostos a muitos vírus. A fonte de exposição é tipicamente outros animais ou insetos. A maioria dessas exposições não cria infecções ou doenças em humanos.
- O nível 2 representa o subconjunto de vírus que “pulam” de insetos ou animais para humanos causando infecções e doenças.
- O nível 3 representa um subconjunto de vírus que podem ser transmitidos de pessoa para pessoa.
- O nível 4 representa um subconjunto de vírus que são facilmente transmissíveis (Ro> 1. Consulte a discussão abaixo) de pessoa para pessoa com o potencial de causar uma pandemia.
Os mecanismos de transmissão da infecção humana por vírus são os seguintes:
- Ser picado por insetos ou animais infectados;
- Entrar em contato com fluidos humanos / animais infectados (sangue, saliva, fezes, etc.);
- Entrando em contato com humanos / animais infectados;
- Entrando em contato com a superfície contaminada;
- Entrar em contato / consumir alimentos / bebidas contaminadas;
- Respiração em gotículas contendo vírus; e
- Respiração em vírus contendo aerossol.
Para a população em geral, os principais mecanismos de transmissão do COVID-19 ao tocar com uma pessoa infectada e depois tocar seu nariz / boca, tocar uma superfície contaminada e depois tocar seu nariz / boca, ou respirando gotículas que contêm o vírus. Suspeita-se que as pessoas estejam sendo infectadas por uma transmissão que envolve um mecanismo de respiração por aerossol que contém o vírus. Além do “salto” inicial do vírus para os seres humanos, nenhum mecanismo de transmissão de insetos ou animais infectados para humanos foi observado. Não foi observado nenhum mecanismo de transmissão de alimentos/bebidas contaminados.
Como espirros, tosse e respiração afetam a propagação do corona vírus?
Sabe-se que pessoas infectadas podem transmitir COVID-19 através de partículas geradas por espirros e tosse desprotegidos. Suspeita-se que as pessoas infectadas possam transmitir COVID-19 através da respiração. A preocupação é que as partículas contaminadas permaneçam no ar por tempo suficiente para serem subsequentemente inspiradas por outra pessoa, infectando-as. O tamanho de uma partícula determina quanto tempo a partícula permanecerá no ar.
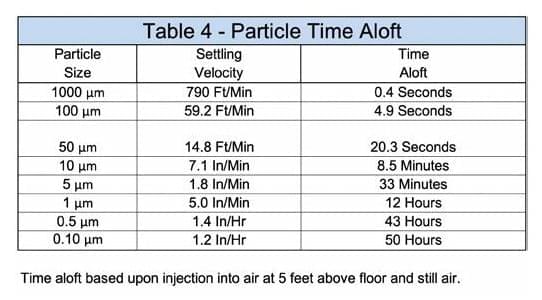

Uma partícula grande de 100 micrômetros (µm) permanecerá no ar por 4,9 segundos, enquanto uma partícula de 1 µm permanecerá no ar por 12 horas. Os tempos de partícula da tabela são baseados no ar parado. O fluxo de ar de indução do difusor de ar de insuflação interno prolonga o tempo das partículas. A Organização Mundial da Saúde considera partículas maiores que 5 µm uma gota e partículas menores que 5 µm de aerossol. O número e tamanho de partículas geradas pela tosse, espirros,
- A tosse gera aproximadamente 75.400 partículas / tosse na faixa de tamanho de 0,35 µm a 10 µm, com a maioria das partículas geradas na faixa de tamanho de 0,35-1,5 µm. O aerossol gerado pela tosse permanecerá no ar por até dois dias.
- O espirro gera aproximadamente 40.000 partículas / espirro na faixa de tamanho de 7-2.000 µm com o tamanho médio de partícula de 74 µm. As gotas geradas por espirros permanecerão no ar por até 33 minutos.
- A respiração gera aproximadamente 250 partículas por respiração na faixa de tamanho de 0,3-20 µm, com a maioria das partículas geradas abaixo de 1 µm. As partículas geradas pela respiração permanecerão no ar por dois dias.
Quão contagiosos são os vírus?
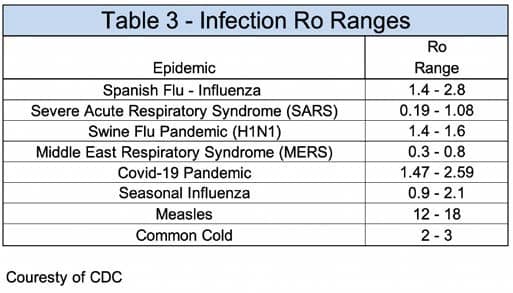
A comunidade médica desenvolveu um termo matemático (Ro) que mostra o quão contagioso é um patógeno. Ro (nada), é o número básico de reprodução que indica quão contagiosa ou transmissível é uma doença infecciosa ou agente parasitário. Ro indica o número médio de pessoas que um indivíduo contagioso irá infectar.
- Ro abaixo de 1 indica que um indivíduo contagioso transmitirá a doença a menos de uma pessoa. A doença diminuirá e desaparecerá.
- Ro igual a 1 indica que um indivíduo contagioso transmitirá a doença a apenas uma pessoa. A doença se espalhará, mas não criará uma pandemia.
- Ro acima de 1 indica que um indivíduo contagioso transmitirá a doença a várias pessoas. A doença se espalha facilmente de pessoa para pessoa com o potencial de uma pandemia.
O Ro baseia-se no fato de a doença ser nova, sem vacinação ou método disponível para controlar sua propagação. Existem outras variáveis que afetam os valores de Ro que podem ser encontradas no artigo em perspectiva do Centers for Disease Control and Prevention (CDC), “Complexidade do número básico de reprodução”.
A Tabela abaixo fornece uma lista de infecções com seus intervalos Ro correspondentes. O intervalo COVID-19 Ro é 1,47-2,59, semelhante ao surto de influenza de 1918 e à influenza sazonal.

Quais são os estágios de uma pandemia de corona vírus?
O CDC desenvolveu uma estrutura que descreve os seis estágios de uma pandemia de corona vírus e sua resposta durante cada estágio. As seis etapas são as seguintes:
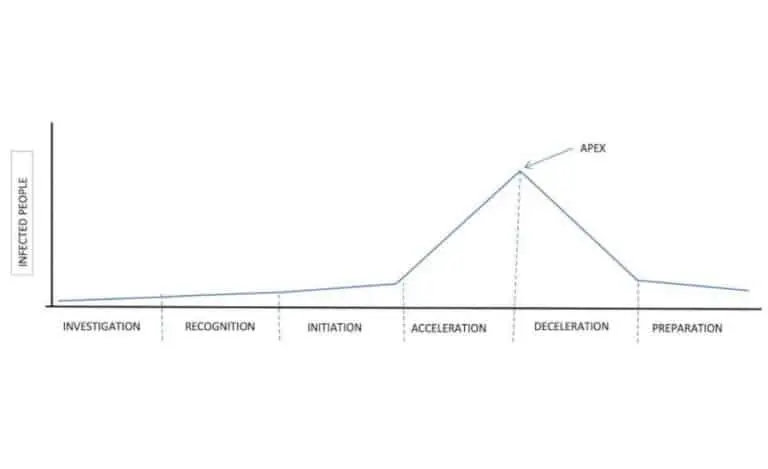

Curva de surto de gripe, cortesia do CDC.
- Etapa 1 – Etapa de investigação: identificação e investigação de uma nova infecção por corona vírus que se acredita ter implicações potenciais para a saúde humana. Pode ser um ou vários indivíduos ou animais.
- Etapa 2 – Etapa de reconhecimento: iniciada quando um número crescente de casos humanos com nova infecção por corona vírus com as características do vírus indica um aumento do potencial de transmissão contínua de pessoa para pessoa.
- Etapa 3 – Etapa de Iniciação: Indicada por casos humanos em qualquer lugar do mundo, com transmissão de pessoa a pessoa eficiente e sustentada.
- Etapa 4 – Etapa de aceleração: Indicada pelo aumento consistente da taxa de casos de infecção por corona vírus.
- Etapa 5 – Etapa de desaceleração: indicada por uma taxa consistentemente decrescente de casos de infecção por corona vírus.
- Etapa 6 – Etapa de preparação: Indicada por baixa atividade de infecção por corona vírus. Retomar protocolos de vigilância aprimorados para detectar ondas subsequentes de infecção.
Impacto ambiental no corona vírus
Como a temperatura e a umidade relativa afetam o corona vírus? A influência da temperatura do ar e da umidade relativa na transmissão do COVID-19 está nos estágios iniciais da pesquisa. Um estudo preliminar, “Alta temperatura e alta umidade relativa reduz a transmissão de COVID-19”, indicou que o valor de COVID-19 Ro caiu 0,0212 para cada 0,383 grau Celsius acréscimo na temperatura e caiu 0,0224 para cada 1% de acréscimo na umidade relativa. Este estudo foi baseado em condições externas de temperatura e umidade relativa. O estudo não abordou as temperaturas internas correspondentes / umidade relativa e como a temperatura / umidade relativa afeta o sistema imunológico humano. O tratamento dessas variáveis exigirá um estudo de longo prazo.
Em umidades mais baixas do espaço, as partículas geradas se dessecam parcialmente e se tornam partículas menores, o que prolonga o período em que permanecem no ar. A partícula parcialmente evaporada tem uma maior oportunidade de infectar uma pessoa.
A umidade relativa afeta o mecanismo de defesa do sistema respiratório. Um mecanismo de defesa do sistema respiratório protege os pulmões dos patógenos e consiste em cílios e uma camada de muco. A camada de muco retém patógenos, impedindo-os de atingir os pulmões. Os cílios são pequenas projeções parecidas com pelos que movem a camada de muco para cima na traqueia para serem tossidas ou engolidas. O sistema respiratório possui outros mecanismos de defesa.
Em umidade relativa mais alta, o sistema de defesa respiratória é eficiente na remoção de patógenos e na prevenção de infecções.
Em umidades relativas mais baixas, o mecanismo de defesa respiratória é menos eficiente, tornando os pulmões mais suscetíveis à infecção.
A faixa ideal de umidade relativa é de 40% a 60% para evitar a dessecação de partículas projetadas e ter um sistema ideal de defesa do sistema respiratório.
O COVID-19 foi considerado viável por quatro horas em cobre, 24 horas em papelão, 72 horas em plástico e 72 horas em aço inoxidável. No momento da redação deste artigo, não havia dados de teste disponíveis para vidro, madeira, pedra (mármore, granito), níquel ou superfícies pintadas.
Opções de mitigação
Embora a interação pessoa a pessoa e a higiene pessoal sejam as mais influentes na redução de um surto de vírus, o ambiente construído pode fornecer suporte substancial no controle de infecções.
O fator mais limitador do ambiente construído no apoio à mitigação de surtos de corona vírus é que 80% -90% dos edifícios que existirão em nossa vida útil já foram construídos. A maioria dos proprietários de edifícios existentes deseja incorporar modificações no sistema de edifícios que forneçam a melhor mitigação para a menor quantidade de investimento de capital e interrupção para os inquilinos.
A incorporação de modificações em estruturas residenciais pode ser problemática devido à incapacidade do proprietário de pagar por modificações.
O fornecimento de modificações de controle de infecção multicamadas no ambiente construído ajudará a mitigar o corona vírus. Algumas modificações potenciais incluem operação sem toque, umidificação adicional ao sistema HVAC, instalação de filtros de maior eficiência, aumento do fluxo de ar no espaço, melhor direcionamento do fluxo de ar, direcionamento do fluxo de ar aprimorado, fornecimento de ar dedicado à estação de trabalho, adição de unidade de tratamento de ar, iluminação ultravioleta e aumento do fluxo de ar externo.
As áreas internas, onde alguém tem o maior potencial de contrair uma infecção, são áreas de ocupação de alta densidade (salas de conferências, auditórios, restaurantes, salas de descanso, arenas) e espaços transitórios (elevadores, escadas, corredores / corredores, corredores) e devem ser o foco principal para modificações na mitigação de corona vírus.
Operações sem toque – Torneiras sem toque são comuns em banheiros comerciais, e portas automáticas são comuns nas entradas dos supermercados. A operação automática da porta pode ser estendida a outras portas, especialmente as portas dos banheiros. Um sistema de controle ativado por voz pode ser usado para ativar várias operações do sistema predial (por exemplo, diga ao elevador em que andar você quer ir, diga ao termostato para aumentar / diminuir a temperatura do espaço). Para superfícies que são frequentemente tocadas, considere usar cobre ou material revestido de cobre.
Adicione umidificação ao sistema HVAC – Estudos preliminares mostram que os seres humanos têm melhores sistemas imunológicos quando em ambientes com umidade relativa mais alta (40% a 60%), resultando em uma propagação reduzida do corona vírus. Não foi determinado se a melhor resposta de imunidade se baseia apenas em ter umidificação no ambiente de trabalho ou se os ambientes de residência e de trabalho precisam de umidificação.
O local mais conveniente para instalar umidificação é a unidade de tratamento de ar. Infelizmente, a maioria das unidades de tratamento de ar que não foram projetadas com umidificação provavelmente não possui espaço suficiente para instalar a umidificação. A umidificação pode ter que ser montada em um duto ou instalada dentro do espaço ocupado.
Se umidificação estiver sendo adicionada a um edifício, é importante avaliar o impacto da umidificação na difusão de vapor do envelope do edifício e no transporte de líquidos. A adição de umidificação pode danificar seriamente os materiais dentro do invólucro do edifício.
Instale filtros de maior eficiência – A maioria dos sistemas de climatização de edifícios possui filtros MERV-7 ou MERV-8 instalados. Esses filtros têm eficiência de 25% a 35%, o que é bom para a contaminação de partículas grandes, mas não é eficiente na remoção de partículas menores que contêm um patógeno.
A adição de filtros de maior eficiência (MERV 13 ou MERV 14) ao sistema HVAC pode remover partículas infectadas por um corona vírus. Os filtros MERV 13 e MERV 14 têm eficiência de 90% a 95%.
Os filtros MERV 7 ou MERV 8 originais precisarão permanecer como pré-filtros e os filtros MERV 13 ou MERV 14 deverão ser adicionados a jusante do pré-filtro. O sistema HVAC precisará ser avaliado quanto ao espaço adequado para instalar os filtros de maior eficiência e o impacto da queda de pressão estática do filtro adicional na capacidade de fluxo de ar do sistema HVAC.
Aumente o fluxo de ar no espaço – O velho ditado, “a solução para a poluição é a diluição” tem valor na dispersão de partículas. As salas de operações do hospital são muito sensíveis a partículas viáveis e têm um requisito mínimo de 20 trocas de ar por hora. Um prédio de escritórios típico possui aproximadamente 7,5 trocas de ar para um espaço com um pé direito de 2,5m. Verificou-se que as taxas de troca de ar na faixa de 12 a 18 R / hora reduzem eficientemente as concentrações de partículas.
A maioria dos sistemas de climatização existentes não possui capacidade apreciável de excesso de fluxo de ar. O aumento do fluxo de ar nas áreas de ocupação de alta densidade e nos espaços transitórios deve ser avaliado. Os sistemas de climatização possuem excesso de capacidade de fluxo de ar? Caso contrário, poderia ser instalado um ventilador de recirculação com um filtro MERV-13 para fornecer ventilação adicional a esses espaços?
As cabines dos elevadores têm ocupação de alta densidade e pouca ventilação. Uma unidade de filtro de ventilador com filtros MERV-13 retira o ar do eixo do elevador e supria o ar no teto. Grelhas de ar com baixo relevo de parede devem ser fornecidas para garantir que a direção do fluxo de ar vá do teto ao chão.
Melhorar a direcionalidade do fluxo de ar – Em espaços de alta ocupação e transitórios, o fornecimento de ar no teto com baixo retorno da parede reduzirá a recirculação de partículas. Essa é uma filosofia de design muito comum para salas de operações e salas limpas.
Ar de suprimento dedicado da estação de trabalho – A maioria dos difusores de ar de suprimento tem descarga em alta velocidade, o que cria uma corrente de ar de indução dentro do espaço (consulte a Figura).
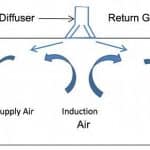

A corrente de ar de indução distribui o ar dentro do espaço e mistura o ar de insuflação com o ar dentro do espaço para evitar uma descarga de ar frio nos ocupantes e o ar quente permanecendo estagnado no teto. Um difusor de ar de insuflação normalmente atende uma área de 9-27 metros quadrados, que pode cobrir vários cubículos / estações de trabalho. Todo o ar dentro da área do difusor será recirculado, incluindo quaisquer patógenos.
Um método alternativo de fornecimento de ar é fornecer um bico de insuflação de ar dedicado em cada estação de trabalho.
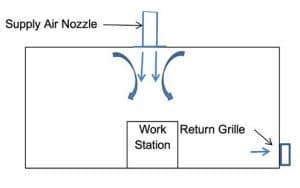

Padrão de fluxo de ar espacial com um bico.
O bico de ar de insuflação possui uma área de indução menor e puxa o ar de indução do teto em vez da zona de respiração. Quaisquer patógenos no ar de suprimento afetarão uma área substancialmente menor. Os bicos de ar de fornecimento dedicados fornecerão aos ocupantes a oportunidade de ajustar o fluxo de ar individual da estação de trabalho.
Instalar a iluminação ultravioleta da sala superior e / ou da unidade de tratamento de ar – A luz ultravioleta (UVC) usa energia de ondas curtas para inativar vírus, bactérias e fungos para que não causem doenças. A luz ultravioleta pode ser usada nas unidades de tratamento de ar para impedir a transmissão de corona vírus através do sistema HVAC.
A maioria dos difusores de ar de insuflação possui descarga de alta velocidade que cria uma corrente de indução de ar dentro do espaço.
Aumente o fluxo de ar externo – A modificação de um sistema HVAC de um fluxo de ar externo parcial para 100% do fluxo de ar externo expulsará com mais eficiência um patógeno do edifício. É importante verificar se uma roda de entalpia do sistema é desviada no lado do escapamento para impedir a reintrodução de patógenos no sistema HVAC. As capacidades da serpentina de resfriamento do sistema HVAC precisam ser verificadas para manter as condições de espaço com o fluxo de ar externo mais alto. Haverá um grande aumento no uso de energia do edifício, mas é eficaz na remoção de patógenos durante uma pandemia.
Conclusões
O corona vírus é um alerta de que o ambiente construído carece de medidas adequadas de controle de infecção para mitigar a propagação de patógenos.
A implementação de um plano de mitigação em várias camadas pode apoiar substancialmente a redução da transmissão de corona vírus. Portas sem toque, umidificação, iluminação ultravioleta e filtros de maior eficiência fornecerão os melhores resultados com o mínimo de interrupção para os ocupantes do edifício.
Recomenda-se que sejam realizadas pesquisas para determinar a eficácia de cada medida de mitigação. As medidas de mitigação que se mostrarem eficazes devem ser consideradas para inclusão nos códigos de construção.
Tradução: Francisco Hernandes
Revisão: Prof. João Camilo

